Ишемическая кардиомиопатия

Ишемическая кардиомиопатия – это вариант специфической кардиомиопатии, который проявляется диффузными структурными изменениями миокарда на фоне его длительной ишемии. Патология встречается при ИБС, наличии инфаркта миокарда в анамнезе. Клинически заболевание проявляется хронической застойной сердечной недостаточностью, у половины пациентов возникают эпизоды загрудинных стенокардических болей. Диагностика включает ЭКГ с нагрузочными тестами, УЗИ сердца с допплерографией, коронарографию и другие инвазивные методы. Лечение заключается в медикаментозной коррекции функций сердца, проведении хирургической реваскуляризации миокарда.
МКБ-10
I25.5 Ишемическая кардиомиопатия


- Причины
- Факторы риска
- Дифференциальная диагностика
- Консервативная терапия
- Хирургическое лечение
Общие сведения
Термин «ишемическая кардиомиопатия» (ИКМП) используется с 1970 года, одобрен ВОЗ и входит в МКБ 10-го пересмотра. Он широко распространен в зарубежной медицинской литературе, тогда как некоторые отечественные специалисты в сфере кардиологии для описания сходных структурных изменений ошибочно используют нозологию «атеросклеротический кардиосклероз». ИКМП занимает 11-13% от всех вариантов кардиомиопатии, пик заболеваемости приходится на возраст 45-55 лет. Более 90% пациентов составляют мужчины.

Ишемическая кардиомиопатия
Причины
ИКМП относится к специфическим вторичным кардиомиопатиям, развивается только при наличии кардиоваскулярного заболевания. Основной этиологический фактор – ишемическая болезнь сердца (ИБС). Кардиомиопатия возникает у 5-8% пациентов, страдающих хронической ишемией, риск развития ИКМП коррелирует со степенью тяжести ИБС. Причиной патологии также выступают эпизоды острой ишемии, которые клинически проявляются инфарктами миокарда.
Факторы риска
Поскольку ишемическая кардиомиопатия формируется далеко не у всех пациентов со стенокардией, большое значение имеют факторы риска. Основные из них:
- наличие «ишемического анамнеза», встречающегося у 30-35% людей с ИКМП при первичном обследовании;
- признаки метаболического синдрома, включающие нарушение толерантности к глюкозе, избыточную массу тела, сахарный диабет;
- наличие вредных привычек – длительного стажа курения, злоупотребления алкоголем, крепким кофе;
- развитие атеросклероза центральных и периферических артерий;
- признаки кальцинирующей болезни сердца.
Патогенез
В основе ишемической кардиомиопатии лежит нарушение кровоснабжения миокарда, которое запускает цепочку патологических реакций: некроза, фиброза, активации тканевой ренин-ангиотензиновой системы. Важную роль играет механизм прекондиционирования, который заключается в многократных эпизодах ишемии с реперфузией сердечной мышцы. Частое повторение такого процесса активирует АТФ-зависимые насосы и увеличивает порог ишемического повреждения.
ИКМП связывают с формированием обширных зон гибернации сердечной мышцы, которые характеризуются ограничением сократительной способности кардиомиоцитов пропорционально снижению кровотока. Постепенно развиваются контрактуры миофибрилл и первичный глыбчатый распад клеток, сопровождающийся уменьшением количества кардиомиоцитов в единице объема миокарда, ремоделированием желудочков.
Ишемические повреждения также проявляются нарушениями в интерстициальной ткани. В межклеточном пространстве сердечной мышцы постоянно присутствуют многофункциональные тучные клетки, которые выделяют гепарин, гистамин и комплекс нейтральных протеаз. Усиленный интерстициальный склероз и прогрессирование гибернации миокарда связывают с активацией матриксных металлопротеиназ.
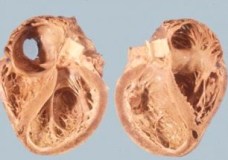
Морфологически при кардиомиопатии на фоне ИБС наблюдается увеличение массы сердца до 500-700 г и тотальное расширение его полостей. При этом наблюдается диспропорциональное истончение стенки левого желудочка, очаги крупноочагового фиброза сердечной мышцы. Характерно обширное атеросклеротическое поражение коронарных сосудов, участки артериальных стенозов и окклюзии, кальцификация в начальных отделах аорты.

Ишемическая кардиомиопатия
Симптомы ишемической кардиомиопатии
Основным проявлением заболевания признана хроническая сердечная недостаточность, которая встречается у 100% пациентов с ИКМП. Сначала она развивается по левожелудочковому типу, поэтому больные предъявляют жалобы на одышку при физической нагрузке, затруднения дыхания в положении лежа, периодический сухой кашель. При вовлечении в процесс правого желудочка появляются отеки на нижних конечностях, тяжесть и дискомфорт в подреберье.
Более 80% случаев ишемической кардиомиопатии сопровождаются аритмиями. Больные испытывают перебои в работе сердца: усиленное сердцебиение, замирание, ощущение «кувырка сердца». Нередко возникают боли и дискомфорт в левых отделах грудной клетки. Нарушения ритма проявляются слабостью, снижением переносимости физических нагрузок, ощущением дурноты в душных и жарких помещениях. Пациенты жалуются на сонливость, ухудшение работоспособности.
Около 50% людей с ишемической кардиомиопатией испытывают периодические приступы стенокардии. Они проявляются внезапной сжимающей болью в области сердца, возникающей на фоне физического или эмоционального перенапряжения. Болевой синдром длится не более 15-20 минут, хорошо поддается лечению нитроглицерином. Для ИКМП характерно урежение стенокардических приступов по мере прогрессирования сердечной недостаточности.
Осложнения
В 20-50% случаев длительно существующей ишемической кардиомиопатии возникают тромбоэмболические осложнения: тромбоз глубоких вен нижних конечностей, тромбоэмболия легочной артерии. Летальность при ТЭЛА достигает 30%, болезнь считается одной из основных причин смертности при ИКМП. В 22,9% случаев развивается тромбоз катетеризированных центральных вен, в 8,2% случаев – тромбоз венозных сосудов таза.
Для ИКМП характерны тяжелые формы нарушений сердечного ритма: у 15-20% больных развивается мерцательная аритмия, у 10-15% – блокада ножки пучка Гиса, у 5% – атриовентрикулярные блокады. Тотальная сердечная недостаточность проявляется полостными отеками (гидроперикард, асцит, гидроторакс), застойными изменениями во внутренних органах, почечной недостаточностью.
Диагностика
При обследовании у врача-кардиолога необходимо уточнить время и условия появления жалоб, выяснить существование кардиоваскулярных заболеваний в анамнезе, уточнить факторы риска. Физикальный осмотр выявляет неспецифические симптомы нарушений функции сердца. Для подтверждения ишемической кардиомиопатии назначается диагностический комплекс, который включает следующие методы:
- ЭКГ. По результатам электрокардиографии определяется ишемия миокарда, рубец после перенесенного инфаркта, признаки нарушений ритма. При удовлетворительном самочувствии пациента возможно проведение нагрузочных тестов для уточнения степени ишемических повреждений и работы сердца в стрессовых условиях.
- ЭхоКГ. Ультразвуковая диагностика назначается для определения дилатации левого желудочка, оценки фракции выброса (менее 35% при ИКМП), визуализации сократительной активности миокарда. Оценка жизнеспособности сердечной мышцы и диагностика скрытых форм ишемии проводится с помощью стресс-ЭхоКГ.
- Коронарография. Рентгенконтрастное исследование венечных сосудов при ишемической кардиомиопатии выявляется сужение хотя бы одной крупной ветви на 50% и более. Коронарография показывает признаки стеноза, атеросклеротические бляшки, участки тромбоза и кальцификации сосудистых стенок.
- Сцинтиграфия миокарда. Рентгенодиагностика с талиием-201 необходима для выявления участков гибернации и определения степени тяжести органической патологии. При недостаточной информативности метод дополняется позитронно-эмиссионной томографией.
- Лабораторная диагностика. При постановке диагноза необходимы результаты расширенного биохимического анализа крови с липидным профилем, уровнем печеночных трансаминаз и миокардиальных маркеров. Для оценки свертывающей способности крови назначается коагулограмма.
Дифференциальная диагностика
При установке диагноза необходимо отличать ишемическую кардиомиопатию от дилатационной (ДКМП). В первом случае в анамнезе отмечаются приступы стенокардии, перенесенный инфаркт миокарда и другие проявления стенокардии. Для ДКМП типично беспричинное развитие кардиоваскулярных симптомов. Отличительными признаками ИКМП считаются последовательность развития сердечной недостаточности от левожелудочковой к тотальной форме, невысокий кардиоторакальный индекс.

Трансплантация сердца
Лечение ишемической кардиомиопатии
Консервативная терапия
Коррекция сердечной недостаточности при ИКМП начинается с немедикаментозной программы. Пациентам назначается легкоусвояемая диета с ограничением поваренной соли и жидкости, отказ от курения и приема алкоголя. При стабильном состоянии здоровья желательные ежедневные прогулки и посильные физические нагрузки. Для предупреждения инфекционных осложнений рекомендуется ежегодная вакцинация против гриппа и пневмококковой инфекции.
Фармакологическая терапия ишемической кардиомиопатии направлена на ликвидацию симптомов кардиоваскулярной недостаточности и улучшение функциональной способности миокарда. Лечение назначается пожизненно, схема приема препаратов подбирается с учетом степени тяжести СН, интенсивности клинических проявлений. В практической кардиологии при ИКМП используются следующие группы препаратов:
- Ингибиторы АПФ. Лекарства снижают периферическое сосудистое сопротивление, улучшают кровоток в мелких артериях и венах, облегчают работу сердца и увеличивают выброс крови.
- Блокаторы рецепторов ангиотензина. По принципу действия средства схожи с ингибиторами АПФ, однако лучше переносятся пациентами и имеют меньший спектр побочных реакций.
- Диуретики. Препараты уменьшают отеки и застойные явления в тканях, нормализуют объем циркулирующей крови, снижают нагрузку на миокард.
- Бета-блокаторы. Медикаменты обладают выраженным противоишемическим и антиаритмическим эффектом, улучшают сократительную способность, повышают приток крови к венечным артериям.
- Дезагреганты. Лекарства применяются для коррекции реологических свойств крови, профилактики жизнеугрожающих тромбоэмболий.
- Кардиопротекторы. Для улучшения функции миокарда назначаются витаминные комплексы, препараты инозина, микроэлементы и другие средства с неспецифическими метаболическими эффектами.
Хирургическое лечение
При выявлении жизнеспособных зон сердечной мышцы целесообразно проводить их оперативную реваскуляризацию, чтобы улучшить сократительную функцию и повысить качество жизни пациентов. В случае обширных рубцовых изменениях восстановление кровотока не показано. При тяжелой форме болезни операцией выбора признана трансплантация сердца, в качестве альтернативы рассматривается возможность установки аппарата вспомогательного кровообращения.
Прогноз и профилактика
Своевременное применение программ медикаментозного лечения может частично восстановить функцию миокарда за счет активации зон гибернации. На поздних стадиях заболевания трансплантация сердца является единственным радикальным способом лечения. Для предупреждения ИКМП необходимо исключение факторов риска ишемической болезни, раннее выявление и коррекция ИБС еще до развития необратимых структурных изменений.
Литература
1. Ишемическая кардиомиопатия/ А.С. Гавриш, В.С. Пауков. – 2015.2. Ишемическая кардиомиопатия: нейрогуморальные и иммуновоспалительные аспекты пато- и морфогенеза/ В.Н. Коваленко, А.С. Гавриш// Украинский кардиологический журнал. – 2013. – №4.
3. Ишемическая кардиомиопатия/ М.В. Зюзенков. – 2013.
4. Ишемическая кардиомиопатия: терминология, эпидемиология, патофизиология, диагностика, подходы к лечению/ Н.Ю. Осовская// Новости медицины и фармации. – 2011. – №1.
Источник https://www.krasotaimedicina.ru/diseases/zabolevanija_cardiology/ischemic-cardiomyopathy